Мультифолликулярность и поликистоз
Поликистоз может стать следствием мультифолликулярности, но никак не ее синонимом, а, во-вторых, никакого отношения к кистам он не имеет. По данным многих исследований, примерно каждое третье-четвертое УЗИ выясняет у обследуемых женщин мультифолликулярные яичники – отсюда понятно, что данное состояние не является редким и каким-то очень особенным. В то время как диагноз «поликистоз яичников» имеют около 3-4% женщин.
Различие между этими двумя диагнозами состоит в следующем:
- Эхогенность – определяет плотность ткани исследуемого органа. При МФЯ эхогенность яичников не превышает эхогенность матки. При СПКЯ она намного выше, ткани яичника намного плотнее тканей матки.
- Размер яичников – при МФЯ яичники в объеме чуть больше нормы. Часто значения бывают на отметках 34 – 37 мм длина и 18 – 22 ширина. При СПКЯ длина яичника всегда составляет больше 40 мм, опытный узист в таком случае даже до замеров определит, что они сильно увеличены.
- Гормоны ДЭГА и 17-ОН прогестерон – это мужские гормоны, продуцируемые корой надпочечников. При МФЯ их значения сохраняются в пределах нормы (допустимо даже если они на верхней границе нормы). При СПКЯ уровень этих гормонов всегда повышен.
- Размеры фолликулов – оба диагноза предполагают множественные фолликулы в яичниках, но при МФЯ их диаметр не превышает 9 мм. При СПКЯ многие из этих фолликулов достигают больших размеров, но при этом ни один не может совулировать.
- Толщина капсулы фолликула – при СПКЯ капсула фолликула всегда сильно утолщена. Поэтому даже если в нем и созревает яйцеклетка, то она не имеет возможности выйти наружу даже в том случае, если в организме женщины при этом вырабатывается достаточное количество гормона ЛГ. Таким образом образуется фолликулярная киста. При МФЯ такие кисты тоже бывают, но гораздо реже (не более 2 раз в год).
- Расположение фолликулов – на аппарате УЗИ отчетливо видно где локализуется фолликулярный аппарат. При МФЯ антральные фолликулы расположены диффузно. При СПКЯ они почти всегда расположены по периферии, в форме ожерелья.
Признаки мультифолликулярных яичников
Проявления синдрома мультифолликулярных яичников:
- Ановуляторные циклы – могут присутствовать до 5 раз в году. Причинами их становятся либо невызревание доминантного фолликула, либо появление фолликулярной кисты. Отсутствие овуляции должно быть подтверждено результатом фолликулометрий, а не являться выводом женщины, основанном на ведении графика БТ и использовании тестов на овуляцию.
- Бесплодие – является следствием частых ановуляторных циклов. Однако в случае с МФЯ супругам достаточно с помощью УЗИ подловить момент, когда произойдет овуляция и предпринять попытки к зачатию. Тогда как при СПКЯ такая тактика не помогла бы – поликистоз обусловливает постоянное отсутствие овуляций.
- Нерегулярные менструации – являются следствием неправильной работы яичников, в результате которой первая фаза цикла становится долгой, и вместо положенных 12-14 дней растягивается на 30-40 дней. Затем начинается вторая фаза, которая при мультифолликулярных яичниках длится, в среднем, 8 – 10 дней. Таким образом выходит, что менструальный цикл женщины при МФЯ нередко растягивается на 40 – 50 дней.
Ановуляторный цикл
Фолликулометрия может установить ановуляцию. Исследование также может определить причины этого состояния:
- Статические фолликулы – полостные образования не развиваются. На изображении УЗИ нет доминантного фолликула. На последующих процедурах не визуализируется желтое тело. Лабораторные анализы подтверждают низкий прогестерон, что соответствует начальной фазе менструального цикла. В гинекологии такие признаки часто фиксируют при поликистозе яичников;
- Атрезия – уменьшение доминантного фолликула перед овуляцией. Изначально фолликул нормально развивается, но за несколько дней до предполагаемой овуляции резко уменьшается. В результате яйцеклетка так и не выходит наружу. На УЗИ врач отмечает регрессию фолликула и отсутствие признаков желтого тела. Результаты подтверждает низкий прогестерон в крови. Атрезия связана с нарушением выработки лютеинизирующего гормона. Его низкий уровень не дает яйцеклетке созреть;
- Персистенция – неовулировавший фолликул остается в состоянии зрелости до конца цикла. Доминантный фолликул увеличивается и достигает зрелости, но выход яйцеклетки так и не происходит. На УЗИ в течение нескольких исследований нет признаков образования желтого тела. Дальнейшие физиологические процессы не происходят с яйцеклеткой из-за эндокринных нарушений;
- Киста – созревший фолликул вместе с яйцеклеткой уплотняется и увеличивается. На очередном сеансе фолликулометрии врач видит фолликул, размер которого превышает 2,5 см. Желтое тело не визуализируется. Фолликулярные кисты увеличиваются до 8 см, а затем самостоятельно регрессируют. Обычно медикаментозное лечение не требуется. Уже через 2-3 месяца киста не определяется на УЗИ;
- ЛНФ – преждевременное повышение выработки лютеина. Врач наблюдает естественное созревание фолликула, однако выхода яйцеклетки так и не происходит. Преждевременная лютеинизация приводит к быстрому угасанию фолликула. Это четко просматривается в динамике с помощью фолликулометрии. На УЗИ также отсутствует жидкость в пространстве за маткой. В такой ситуации оплодотворение невозможно. Поскольку без овуляторной жидкости яйцеклетка не может попасть в брюшную полость. Синдром ЛНФ часто наблюдают при болезнях нервной системы, половых инфекциях, гормональной дисфункции.
Расшифровка результатов
Подобное исследование помогает сделать вывод не только об эхографических изменениях в репродуктивных органах, но и включает в себя анализ половых гормонов, а также гормонов щитовидной железы. Врач делает заключение на основании уз и лабораторного исследования. Заключения могут быть следующими:
- Нормальные показатели. Характеризуются наличием 1 или 2 доминантных фолликулов перед началом овуляции, фолликул исчезает, появляется временная эндокринная железа (желтое тело), поднимается уровень гормонов, вырабатываемых эндокринной железой;
- Фолликул персистирующий. Несмотря на созревание доминантного фолликула, овуляции не произошло. В этом случае фолликулы существуют не долго, не происходит образование временной эндокринной железы, повышается уровень гормона эстрогена;
- Киста фолликулярная. Помимо отсутствия овуляции, фолликул увеличился. То же, что и персистирующий фолликул, но в этом случае фолликул еще и сильно вырастает в размерах, достигая в диаметре более 25 мм. Временная эндокринная железа не образуется, не вырабатывается ее гормон, вместо этого повышается уровень эстрогена;
- Лютеинизация фолликула. Овуляции не происходит, но на месте фолликула возникает временная эндокринная железа;
- Отсутствие развития фолликулов. В этом случае фолликулы не развиваются и не растут вовсе. Доминантный фолликул отсутствует, желтое тело не образуется.
Согласно отзывам, данное исследование полезно для желающих забеременеть женщин. Ультразвуковой мониторинг позволяет с точностью определить шансы забеременеть и причины, по которым беременность не происходит. Оно гораздо эффективнее устаревших методов. Лечение бесплодия также успешно контролируется при помощи данного исследования.
Итак, фолликулометрия — это безопасная и безболезненная процедура, позволяющая исследовать работу матки, яичников, процесс овуляции, выявить причины бесплодия.
Оценка результатов фолликулометрии
Фолликулометрия позволяет проследить развитие фолликулов, желтого тела и изменение эндометрия, а также подтвердить овуляцию.
Признаки овуляции:
- Выявление доминантного фолликула;
- Его исчезновение и формирование желтого тела;
- Появление свободной жидкости в брюшной полости за маткой.
Но, к сожалению, не все процессы могут протекать нормально, в таких случаях процедура выявляет:
- Регрессию фолликула: Во время подобного состояния доминантный фолликул подвергается обратному развитию. УЗ признаки патологии: уменьшение размеров доминантного фолликула, отсутствие желтого тела и свободной жидкости;
- Персистенцию фолликула: Это состояние означает полноценное формирование доминантного фолликула. Но овуляция не наступает. УЗ признаки: определение доминантного фолликула на протяжении всего цикла, отсутствие жидкости и желтого тела;
- Наличие фолликулярной кисты: Если не возникает овуляции, фолликул может трансформироваться в фолликулярную кисту. УЗ признаки: увеличение размеров доминантного фолликула, нет жидкости и желтого тела, сохранение кисты на протяжении нескольких менструальных циклов;
- Формирование ранней лютеиновой фазы: Овуляция не происходит, но формируется желтое тело и начинается синтез прогестерона, который вызывает сморщивание фолликула. УЗ признаки: уменьшение размеров доминантного фолликула, нет свободной жидкости;
- Другие нарушения. Чаще всего вышеперечисленные состояния свидетельствуют о гормональных расстройствах, хотя на основании одной фолликулометрии нельзя ставить точный диагноз, ведь в норме у здоровой женщины бывает несколько ановуляторных циклов в течение года, поэтому процедуру повторяют.
Для записи на фолликулометрию в «Центр ЭКО» в Волгограде позвоните нам по номеру +7 (8442) 59-15-68, мы на связи круглосуточно
Фолликулометрия и ее сроки
Время проведения фолликулометрии назначается врачом-гинекологом из расчета индивидуальных циклических процессов. Чаще всего требуется 4-6 сеансов обследования. При регулярном 28-дневном менструальном цикле первое исследование проводят на 8-10 сутки после наступления месячных, если он больше 28 дней, то на 10 день или позже, при нерегулярном цикле первое исследование проводят раньше. Последующие процедуры назначает врач-диагност на основании результатов. Как правило, они выполняются с 1-2 дневными промежутками.
Первое ультразвуковое исследование позволяет определить количество созревающих фолликулов в яичниках, которые достигают размеров 6-9 мм в диаметре. Толщина эндометрия составляет 3 мм, но однородной структуры без различных включений.
Второе УЗИ делают через 1-2 дня (чаще всего на 9-11 день менструального цикла). На этом этапе обнаруживают доминантный фолликул, который отличается от остальных большими размерами (до 10-15 мм в диметре). Каждый день он увеличивается на 2-4 мм, достигая 20-22 мм. Толщина эндометрия на этом сроке равна 8-12 мм, он имеет линейную структуру, к концу созревания доминантного фолликула приобретает трехслойное строение. Если на 2-м УЗИ доминантный фолликул не обнаруживают, то фолликулометрию переносят на следующий цикл.
Третье УЗИ выполняют на 12-13 день. Во время него обнаруживают фолликул с признаками скорейшей овуляции, его диаметр примерно 22-32 мм. Эндометрий трехслойной структуры толщиной до 12 мм, если он меньших размеров, то вероятность наступления беременности снижается.
Четвертое УЗИ выполняют на 13-14 день для выявления овуляции: доминантный фолликул не определяется, обнаруживают образование с неровными контурами, позади матки есть свободная жидкость. Если этих признаков нет, то УЗИ назначают на каждый день до тех пор, пока точно не выявят отсутствие овуляции.
Пятое УЗИ выполняют на 15-17 день при условии полноценной овуляции. В этот период обнаруживают желтое тело звездчатой формы, эндометрий трехслойный, толщиной до 13 мм.
Шестое УЗИ проводят на 21-23 день
В это время происходит внедрение оплодотворенной яйцеклетки в полость матки, поэтому важно оценить функциональность эндометрия и желтого тела. Толщина эндометрия не меняется, но он становится более однородным, желтое тело увеличивается в размерах
Определение дня овуляции
Если вы попали к врачу в первой половине цикла (до 14-го дня), он увидит растущий фолликул. Размеры его будут от 6-7 мм на 6 день цикла до 18-22 на 14 день цикла. Такой фолликул называется преовуляторным или доминантным. Именно он овулирует в данном цикле, то есть из него выйдет яйцеклетка, которая может быть оплодотворена.
Доминантный фолликул растет со скоростью 2 мм в день, начиная с 10 мм (примерно с 6 дня цикла).
Овуляция происходит при размере фолликула примерно 18-22 мм
Таким образом, увидев на 8 день цикла фолликул 10 мм, врач легко рассчитает, что овуляция произойдет на 12-14 день цикла, а значит оптимальный дни для зачатия с 13 по 15.
Тесты на овуляцию надо начинать делать за 2 дня до предполагаемого дня овуляции. Рассчитать его можно путем вычитания из длительности цикла 14 дней. Так, при 28-дневном цикле овуляция в идеале происходит на 14 день +/- 2 дня. При нерегулярном цикле «ловить» овуляцию по тестам нецелесообразно: долго, дорого и ненадежно.
Измерение ректальной температуры (температуры в прямой кишке) по утрам – давно ушедший день. Но для тех, кому лень идти на УЗИ или делать тесты на овуляцию, вполне приемлемый, хотя и не очень точный метод.
Желаем вам хорошей овуляции и удачного зачатия!
Стимуляция овуляции
Стимуляция овуляции осуществляется в виде приема гормональных препаратов. Через несколько дней от начала стимуляции необходимо провести фолликулометрию. В дальнейшем УЗИ повторяют раз в несколько дней до полного созревания фолликула.
В день достижения фолликулом необходимых размеров пациентке вкалывают ХГЧ препараты (гормональные средства с активным хорионическим гонадотропином человека). Дозировку определяет врач. Инъекция активизирует овуляцию, предотвращает фолликулярные кисты и уменьшение фолликула.
Овуляция наступает через сутки-полтора после инъекции. Факт выхода яйцеклетки подтверждают фолликулометрией. При положительном результате назначают дополнительную терапию, которую продлевают до начала беременности или менструации. Отменить прием препаратом может только врач: резкое прекращение может навредить беременности, если не подтвердить ее отсутствие анализом крови на ХГЧ или УЗИ.
Причины мультифолликулярных яичников
Причин такого состояния может быть несколько. Среди основных:
- мультифолликулярность заложена на генетическом уровне;
- эндокринные заболевания, в частности, нарушение работы щитовидной железы;
- резкое изменение веса (женщина похудела или наоборот страдает ожирением);
- повышение уровня пролактина (чаще всего это происходит в период кормления грудью);
- прием гормонльных контрацептивов;
- половое созревание (данное состояние часто сопутствует подростковому возрасту);
- стрессы;
- нередко подобного рода изменения яичников происходят у совершенно здоровых женщин в первую неделю менструального цикла.
Что делать, если овариальный резерв снижен
Восстановить в полной мере выработку яичниками ооцитов невозможно. Даже длительный прием гормональных средств не поможет повысить овариальный резерв. В связи с этим применяются технологии, позволяющие сохранить репродуктивную функцию.
Существует несколько методик, помогающих решить проблему бесплодия:
- Стимуляция овуляции с помощью гонадотропных гормонов. Их вводят в организм в определенные дни цикла. Если уже ранее проводились попытки стимуляции и ответ на введения отсутствовал, то данная методика применяться не может.
- Использование собственных законсервированных ранее яйцеклеток. Женщинам репродуктивного возраста перед химиотерапией могут предложить замораживание ооцитов для последующего их использования с целью ЭКО.
- Использование донорского биоматериала. Если репродуктивная функция женщины сохранена, но для зачатия не хватает овариального резерва, то может использоваться донорский материал в свежем или замороженном виде. В этом случае организму потребуется гормональная поддержка для вынашивания плода.
- Суррогатное материнство. Применение данной технологии может быть предложено женщине с гипофункцией яичников и неудачными попытками экстракорпорального оплодотворения. В этом случае плод будет развиваться в организме другой женщины, которая не будет ему биологической матерью.
Осложнения
Основным осложнением является бесплодие. При резком снижении запаса фолликулов не все циклы проходят с овуляцией.
Другим серьезным осложнением СОР следует назвать преждевременное истощение половых желез. В результате нарушается менструальная функция, которая постепенно угасает. Сниженный овариальный резерв способствует сокращению цикла, уменьшению количества выделений при месячных вплоть до полного их отсутствия.
При СОР отмечаются вегетативные проявления, связанные с наступлением менопаузы. Угасание функционирования яичников оказывает влияние на деятельность других систем организма.
Низкий уровень эстрогенов провоцирует нарушение электролитного баланса, что приводит к хрупкости костей, патологии со стороны сердца и сосудов.
Как проводят фолликулометрию
Пациентке предлагают лечь на медицинскую кушетку. При трансабдоминальном УЗИ врач наносит контактный гель на кожу живота, ставит датчик и передвигает его в области проекции яичников.
При трансвагинальном УЗИ на датчик надевают одноразовый презерватив, после чего вводят во влагалище пациентки. Наиболее подходящий метод в каждом конкретном случае определяет врач.
Сигнал с датчика поступает в программный модуль аппарата, где преобразовывается в видеосигнал, и выводится на экран монитора. Врач в режиме реального времени осматривает фолликулы и эндометрий, делает нужные замеры.
Ановуляторный цикл
Фолликулометрия может установить ановуляцию. Исследование также может определить причины этого состояния:
- Статические фолликулы – полостные образования не развиваются. На изображении УЗИ нет доминантного фолликула. На последующих процедурах не визуализируется желтое тело. Лабораторные анализы подтверждают низкий прогестерон, что соответствует начальной фазе менструального цикла. В гинекологии такие признаки часто фиксируют при поликистозе яичников;
- Атрезия – уменьшение доминантного фолликула перед овуляцией. Изначально фолликул нормально развивается, но за несколько дней до предполагаемой овуляции резко уменьшается. В результате яйцеклетка так и не выходит наружу. На УЗИ врач отмечает регрессию фолликула и отсутствие признаков желтого тела. Результаты подтверждает низкий прогестерон в крови. Атрезия связана с нарушением выработки лютеинизирующего гормона. Его низкий уровень не дает яйцеклетке созреть;
- Персистенция – неовулировавший фолликул остается в состоянии зрелости до конца цикла. Доминантный фолликул увеличивается и достигает зрелости, но выход яйцеклетки так и не происходит. На УЗИ в течение нескольких исследований нет признаков образования желтого тела. Дальнейшие физиологические процессы не происходят с яйцеклеткой из-за эндокринных нарушений;
- Киста – созревший фолликул вместе с яйцеклеткой уплотняется и увеличивается. На очередном сеансе фолликулометрии врач видит фолликул, размер которого превышает 2,5 см. Желтое тело не визуализируется. Фолликулярные кисты увеличиваются до 8 см, а затем самостоятельно регрессируют. Обычно медикаментозное лечение не требуется. Уже через 2-3 месяца киста не определяется на УЗИ;
- ЛНФ – преждевременное повышение выработки лютеина. Врач наблюдает естественное созревание фолликула, однако выхода яйцеклетки так и не происходит. Преждевременная лютеинизация приводит к быстрому угасанию фолликула. Это четко просматривается в динамике с помощью фолликулометрии. На УЗИ также отсутствует жидкость в пространстве за маткой. В такой ситуации оплодотворение невозможно. Поскольку без овуляторной жидкости яйцеклетка не может попасть в брюшную полость. Синдром ЛНФ часто наблюдают при болезнях нервной системы, половых инфекциях, гормональной дисфункции.
Как связаны процессы овуляции с оплодотворением
Оплодотворение — это результат соединения отцовской спермы с яйцеклетками. Получается зигота — ей в течение 9 мес. предстоит много раз делиться и развиваться.
Зачатие вероятно только в определенные дни. Ориентировочно время, когда яйцеклетка способна оплодотворяться, начинается за 5 суток до процесса овуляции, заканчиваясь на 2 дня позже.
Беременность возможна с учетом следующего: яйцеклетки могут выжить около 24 час., а сперматозоиды жизнеспособны в женской половой системе до 96 час. после интима.
В пределах этого «фертильного окна» зачатие наиболее вероятно за двое суток до овуляции и в пиковый день, когда она произойдет.
С чего начинается беременность
Первую неделю после оплодотворения зигота находится в фаллопиевых трубах. На седьмой день она начинает опускаться в матку и выискивает место для прикрепления. У здоровой женщины на этом этапе утолщен эндометрий матки, поэтому зигота легко закрепляется без существенного риска отторжения. Недостаточность толщины эндометрия нередко становится причиной женского бесплодия.
В период перемещения из фаллопиевых труб в матку яйцеклетка берет питательные вещества из желтого тела, поэтому образ жизни будущей матери не играет важной роли на данном этапе. Однако после прикрепления зиготы к эндометрию ситуация меняется: беременная должна пересмотреть образ жизни и питание, ведь теперь развитие плода всецело зависит от ее поведения
Важно поддерживать нормальное душевное и физическое состояние.
Зигота зарывается в эндометрий, начинается имплантация. Этот процесс занимает примерно 40 часов: делятся клетки, происходит их внедрение в слизистую и последующее разрастание. Активно образовываются кровеносные сосуды, которые в будущем превратятся в плаценту. Зародышевый узелок начинает формировать тело, а поверхностные клетки те части, которые нужны для развития плода (околоплодный пузырь, плацента, пуповина). Завершение имплантации знаменует начало периода беременности, то есть вынашивания ребенка.
Амнион или околоплодный пузырь – мешочек с бесцветными околоплодными водами. Они нужны для защиты хрупкого плода от давления стенок матки, скачков температуры, шума и ударов извне. Помимо этого, околоплодные воды поддерживают обмен веществ.
Плацента является уникальным органом. Он обеспечивает плод всем необходимым для роста, развития и жизнедеятельности. На определенном этапе плацента выполняет функции легких, почек и пищеварения, а также образует гормоны и другие элементы, необходимые для полноценного развития ребенка. Она транспортирует свежую материнскую кровь в пуповинную вену и выводит продукты метаболизма из артерий плода. Плацента – своеобразный фильтр, который защищает плод от вредоносных микроорганизмов и веществ. Пуповина соединяет плод и плаценту. По сосудам внутри нее туда и обратно течет кровь.
![]()
3 этапа беременности
Беременность делят на три этапа: формирование тела и органов, чтобы поддерживать жизнеобеспечение плода, настройка систем организма, подготовка к рождению. Несмотря на то, что беременность длится 9 месяцев, в медицине этот период отсчитывают по неделям. От зарождения до появления новой жизни проходит примерно 40 недель, что равняется 10 лунным месяцам (из расчета 28 дней цикла). Поэтому календарь беременности состоит из 10 месяцев. Отслеживать изменения, происходящие в организме беременной, легче именно по такому календарю. Беременная точно знает, на какой неделе ей нужно сдавать анализы и проходить УЗИ.
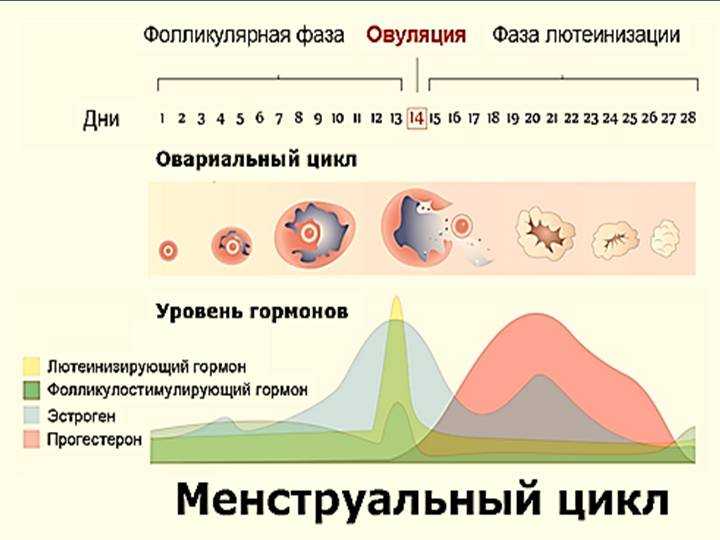
Когда происходит овуляция?
Овуляция происходит примерно в середине менструального цикла. Менструальный цикл начинается с первого дня месячных и продолжается до 1 дня следующей менструации. Он состоит из первой и второй фазы, а овуляция происходит между ними. Считается, что длительность второй фазы постоянна и не зависит от общей продолжительности цикла. Сам менструальный цикл может в норме длиться от 21 до 38 дней, но вторая фаза всегда составляет 14 дней. Поэтому, чтобы рассчитать день овуляции, нужно из общей длительности цикла вычесть 14. Так, при 28-дневном цикле овуляция происходит примерно на 14 день (чаще с 11-го по 13-й). Для расчета овуляции по этой формуле есть ограничения: примерный результат можно получить лишь при регулярном менструальном цикле, когда месячные идут «как часы»2.
Если длина менструальных циклов колеблется, то нужно подсчитывать их длительность в течение 6–12 месяцев3. Тогда начало фертильного периода можно определить, вычитая из самого короткого менструального цикла 18 дней, а конец — вычитая из самого длинного цикла 11 дней2.
Постоянный для каждой женщины и девушки овуляционный ритм может изменяться в некоторых случаях4:
- в течение 3 месяцев после аборта;
- в течение года после родов;
- после 45 лет, когда организм готовится вступить в период климакса.
Физиологически овуляция прекращается с наступлением беременности, а также после угасания менструальной функции, то есть в менопаузе. Считается, что в норме процесс овуляции обычно происходит попеременно в каждом из яичников.
Также хорошо известно, что в норме не все циклы завершаются образованием зрелого фолликула и овуляцией. Значительная часть циклов протекает без овуляции — это так называемые ановуляторные циклы. Наиболее высокая частота ановуляторных циклов характерна для начального и конечного этапов репродуктивного периода (в пубертатный и перименопаузальный периоды)4.
Овуляция у здоровой женщины может угнетаться в условиях стресса, жестких диет. На нее могут оказывать влияние и природные условия — продолжительность светового дня и температура. Так, в странах с жарким климатом частота овуляторных циклов снижается в летние месяцы, когда температура воздуха достигает максимальных значений. В северных странах, наоборот, пик овуляторных циклов приходится на летнее время, совпадая с наибольшей продолжительностью светового дня4.
Выводы по фолликулометрии: расшифровка результатов
В таблице представлены основные параметры роста доминантного фолликула. На их основании делают вывод по исследованию.
| Размер фолликула | День менструального цикла | Время до наступления овуляции (срок 28 дней) | Пояснения |
| 4 мм. | 1-4 день | 10-14 дней | Развивается около 20 первичных фолликулов |
| 5-6 мм. | 5 день | 9-10 дней | Часть первичных фолликулов рассасывается |
| 9-10 мм. | 7 день | 7-8 дней | Выделяется один доминантный фолликул |
| 12-14 мм. | 8-9 день | 5-6 дней | Доминантный фолликул растет |
| 15-16 мм. | 10 день | 4 дня | Атрезия вторичных пузырьков |
| 18 мм. | 11 день | 3 дня | Рост яйцеклетки |
| 19-20 мм. | 12 день | 2 дня | Диаметр пузырька и размер полости увеличиваются |
| 22 мм. | 13 день | 1 день | Пузырек явно возвышается над поверхностью яичника |
| 24 мм. | 14 день | Овуляция | Фолликул лопается. Яйцеклетка выходит в полость малого таза и готова к оплодотворению |